劇症型溶血性レンサ球菌感染症(streptococcal toxic shock syndrome: STSS)は、主としてA群溶血性レンサ球菌(Streptococcus pyogenes)の感染によって引き起こされる重篤な病気です。
この病気は突然発病し、急速に多臓器不全へと進行し死にいたるため、原因菌は別名、「人食いバクテリア」とも呼ばれています。
最近、日本国内での報告数が増加していますが、なぜ症例数が増えているのか今のところ良く分かっていません。
今回は、その原因について考えられることを述べてみたいと思います。
疫学
劇症型溶血性レンサ球菌感染症は1987年に米国で最初に報告され、その後、ヨーロッパやアジアからも報告されています。
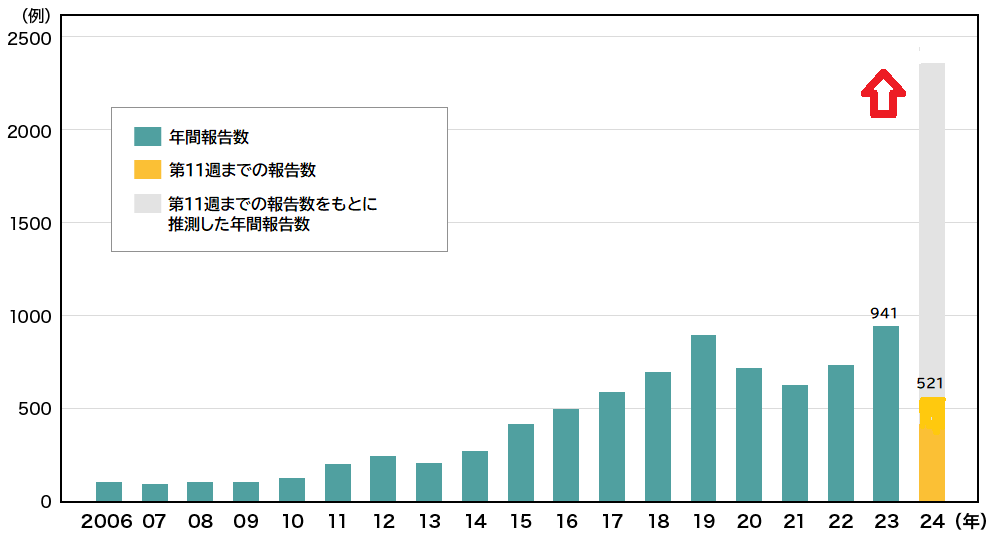
日本では、毎年100人前後から多い時で400人の患者が確認されており、そのうち約30%が死亡しています。
近年、劇症型溶血性レンサ球菌感染症の報告件数は増加しており、2023年の届出報告数は941人となりました。
これは、1999年に統計が開始されて以来、過去最多となっています。
また、2024年に入り1月から3月までの時点で、届出報告数は521人となり、過去最多となった2023年941人の半数を大幅に超えています。
病原体
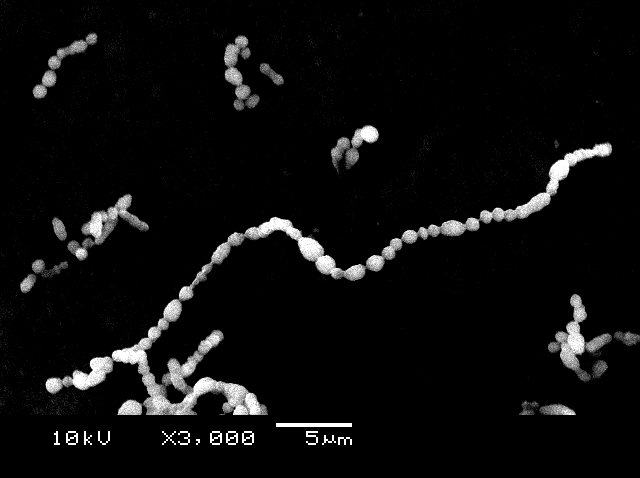
主な病原体はA群溶血性レンサ球菌です。
この菌はグラム陽性の球菌で、連鎖状の配列を形成します。
鞭毛を有しておらず、芽胞を形成しません。
また、カタラーゼ陰性であり、血液寒天培地上でβ溶血を示す直径0.5mm以上のコロニーを形成します。
A群溶血性レンサ球菌のなかでも、劇症化を起こしやすい株の種類やその特性については、「なぜ劇症型溶血性レンサ球菌感染症が増えているのか」の中の、「3: 病原体の変化」で述べています。
また後程、ご覧下さい。
劇症型溶血性レンサ球菌感染症は、広範囲の年齢層に発症しますが、特に30歳以上の人に多くみられます。

東京都感染症情報センター より
症状
免疫不全など、重篤な基礎疾患を持っていないにもかかわらず、突然に発病する場合があります。
重篤な感染症で、急激に病状が進行し、発症から数十時間以内に皮膚軟部組織の壊死や多臓器不全を引き起こし、ショック状態に陥ることがあります。
1:初期症状
一般的な急性上気道炎の症状や、消化管症状(食欲不振、吐き気、嘔吐、下痢)、全身倦怠感、筋肉痛などが見られます。
しかし、明らかな前駆症状がみられない場合もあります。
・発熱
・全身倦怠感
・四肢の疼痛や腫脹
・創部の発赤
・消化管症状(食欲不振、吐き気、嘔吐、下痢など)
これらの症状がある場合や、特に喉の痛みが強く唾液が飲み込めない、口が開けられない、首が大きく腫れ上がる、声がかすれるなどの症状がみられます。
2:後発症状
発症後、数十時間以内で次のような状態が起こります。
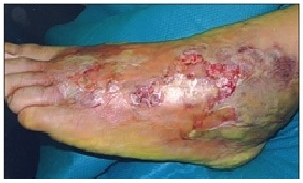
•組織壊死:手足の筋肉や脂肪などの組織が破壊される
•急性腎不全:腎機能が低下する
•呼吸窮迫症候群:肺に液体が溜まり、肺機能が低下する
•播種性血管内凝固症候群(DIC):血液内に血栓ができ、血小板や血液を固めるための凝固因子が減り、出血の傾向をおこす
これらの症状は急速に進行し、多臓器不全(MOF)を引き起こし、ショック状態から死にいたる場合もあります。
厚生労働省新興・再興感染症研究事業 より
感染経路
感染経路としては、主に小さな傷や水虫などからの接触感染です。
良く見ても気付かないような傷から感染する場合もあるため、手足は清潔に保つことが大切です。
A群溶血性レンサ球菌そのものは「かぜ」の原因となる細菌の一つで、子どもの咽頭炎や皮膚軟部組織感染を起こす、ごく普通の一般的な細菌です。
劇症型になることは少なく、宿主側の要因(高齢、免疫力低下、外傷、皮膚軟部組織感染症、糖尿病などの基礎疾患など)と細菌側の要因が複雑に関与していると考えられます。
治療法
治療法については次の通りです:
1)抗菌薬の投与
ペニシリン系の抗生剤が投与されます。
2)壊死組織の切除
重症化し壊死した軟部組織は、広範囲に切除します。
3)全身管理
多臓器不全を防ぐため、全身管理が必要です。
できるだけ早期に治療を開始することが、重症化のリスクを下げるために重要です。
抗菌薬としてはペニシリン系薬が第一選択薬です。
また、免疫グロブリン製剤の効果も報告されています。
壊死に陥った軟部組織は、筋壊死による腎不全や代謝性アシドーシスの悪化を防止するため、できるだけ広範に切除されます。
国立国際医療研究センター 国際感染症センター のホームページに「劇症型溶血性レンサ球菌感染症(STSS)」のページがあります。
治療について詳しく記載されていますので、ご興味ある方は以下のURLをご覧下さい。
➡️ https://dcc-irs.ncgm.go.jp/material/manual/stss.html
なぜ劇症型溶血性レンサ球菌感染症が増えているのか
劇症型溶血性レンサ球菌感染症(STSS)に対しての認知度が上昇したことによって、今まで敗血症性ショックなどの診断名がついていた症例も正確に診断されるようになり、劇症型溶血性レンサ球菌感染症と報告される症例数が増加しているかも知れません。
また、コロナの感染対策が緩和されて以降、いろいろな呼吸器感染症が増加する現象がみられています。
そのような中で、溶連菌の上気道感染者数が増加したことも要因の一つではないかとも考えられます。
しかし、その増加の原因について、まだ明確には分かっていません。
A群溶血性連鎖球菌の感染が劇症化する要因について、これまでに考えられる要因を述べると以下のようになります。
1: 社会的な要因
コロナが終息し、人の移動や交流が活発となったため、拡散しやすくなったのではないか
2: 宿主の要因
コロナにより、マスク着用や手洗いなどを励行した結果、細菌やウイルスなどに感染する機会が減り、細菌やウイルスに対しての基本的な免疫能が低下しているためではないか
世界的にみても、コロナの感染対策が緩和された2022年以降、多くの地域でこのSTSSの増加が確認されており、この増加傾向は日本だけにみられるものではないようです。
3: 病原体の変化
様々なメディアから、「海外で流行している株が国内でも確認されている」と報じられています。
コロナが終息し、感染対策の緩和や人流により、海外から持ち込まれた毒性の強いタイプではないかと推測されています。
国立感染症研究所によると、英国で1910年ごろに流行した病原性や感染力の強い株が、国内でも2023年の夏ごろから増えているということです。
この病原性や感染力の強い株とは、A群溶血性レンサ球菌(GAS – Group A Streptococcus pyogenes)のなかでも、M1UKと呼ばれる株で、以前から国内で認められているM1という株に遺伝子変異が入ったものです。
A群溶血性連鎖球菌は、人の組織内へ侵入するため、繊維状になったM蛋白質というものを菌の表面に持っています。
このM蛋白質のなかにも色々な種類のものがあり、M1株といわれているものは病原性が高いことで知られています。
補体性溶菌阻害物質(Sic)は、酸素が少ない嫌気的な環境のもと(酸素が行き届かない末梢の組織など)で急速に産生が増え、感染の劇症化に深く関わっているのですが、このM1株だけが補体性溶菌阻害物質(Sic)を産生し、他の株ではこれを産生していないのです。
M1株に劇症型が多いのは、このような理由からではないかと考えられています。
さらにM1株は、免疫細胞を活性化させる働きがある抗原(スーパー抗原)を持っていますが、M1株が遺伝子変異を起こしたM1UK株は、変異したことによってそのスーパー抗原が増えていると報告されています。
このため炎症の重さは、M1株よりM1UK株の方がさらに強くなるだろうと考えられています。
しかし、このように細菌の病原性が変化したためなのか、宿主の免疫が低下したなどの影響にあるのか、その原因はまだ良く分かっていません。
原因の追求には細菌の遺伝子解析だけではなく、発症時の患者背景など、より詳しい統計調査により重症化に関与している因子を、さらに明らかにすることが必要だろうと考えます。
おわりに
劇症型溶血性レンサ球菌感染症は、短時間内に急激な経過をたどる重篤な疾患ですが、2023年以降に急増がみられています。
どのような理由から増加してきたのか、その原因については、まだ明確に判明していませんが、考えられる要因を今回いくつか上げ、お話しさせて頂きました。
ここで話は少し変わりますが、申し上げておきたいことがあります。
この劇症型溶血性レンサ球菌感染症は、日常の診療で良く目にするような病気ではありません。
日本中の医師全体からみると、実際に症例を経験した医師は非常に少ないだろうと思います。
滅多にお目に掛かることもない病気なのに、大げさに脅され、恐怖を煽られても、聞いている方は迷惑千万です。
しかし、頭のどこか片隅に「こんな怖い病気もある」という記憶があれば、命拾いする場合もあるでしょう。
これから申し上げることは、本題の趣旨からは少しずれてしまうことになりますが、もしかすると本文に書かれた内容より大切なことなのかも知れません。
それは、症状を自覚した時、自分で何とか凌いでみようと思ったらアウトだということです。
熱が出て、痛みとともに手や足の腫れが急に広がるようなことがあれば、この病気を否定できません。
急激に病状が進行し、発症から数十時間以内に多臓器不全を引き起こし、3割の方が亡くなります。
もし、そうだとすれば、時間に余裕はありません。
どうしようかと迷わず、直ぐに医療機関へ受診して下さい。
加えて、全身管理が可能な病院へ受診することが重要なポイントになるでしょう。
舘内記念診療所

